Лето — пик обращений к педиатру с разными симптомами аллергии.
Из-за жары и влажности, укусов насекомых, обилия свежих ягод и фруктов у детей часто развиваются кожные реакции. При высокой нагрузке на приеме бывает непросто дифференцировать состояния клинически. Хотя чаще всего речь действительно идет о банальной крапивнице, под ее маской могут дебютировать системные, воспалительные и наследственные заболевания, о которых всегда стоит помнить.
Сценарий 1
→ Волдыри после укуса насекомого: когда «аллергия» не проходит
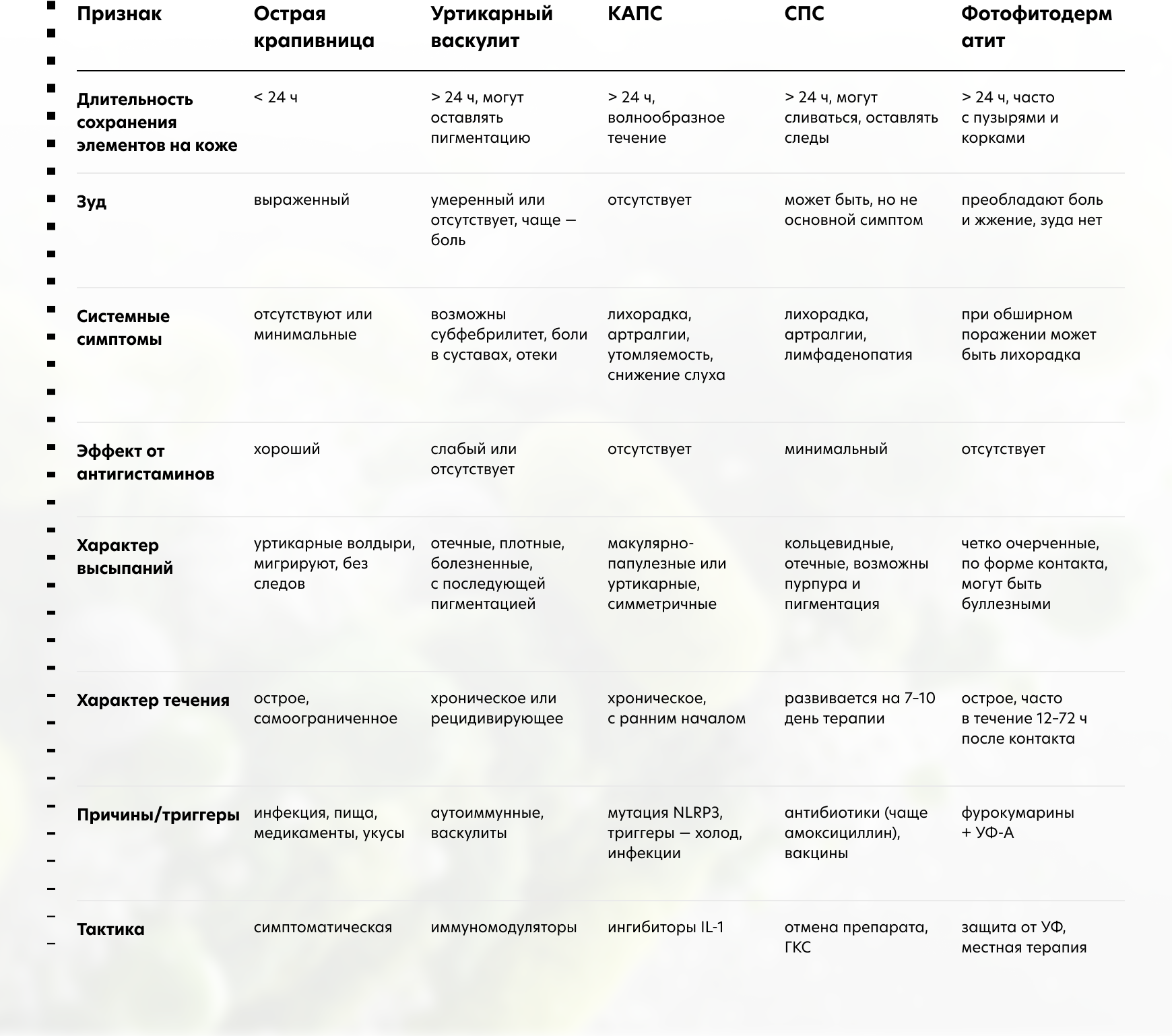
Классическая летняя ситуация — ребенка укусил комар, на коже появились зудящие волдыри, и родители приходят с жалобой на крапивницу. В большинстве случаев это действительно она.
Стоит провести дифференциальную диагностику, если:
- Сыпь сохраняется дольше пяти суток.
- Элементы болят и перестают зудеть.
- Появляются отеки и гиперпигментация.
- Поднимается температура, болит живот.
Возможный диагноз — уртикарный васкулит.
Это заболевание кожи, при котором на ней появляются
волдыри и развивается некроз стенок мелких сосудов кожи.
В них формируются иммунные комплексы, активируется
система комплемента, происходит дезинтеграция ядер лейкоцитов — лейкоцитоклазия.1
Сценарий 2
→ Сыпь после купания или
переохлаждения: подозрение на КАПС
У детей до 2–3 лет после переохлаждения, например после купания в прохладной воде или нахождения под кондиционером, часто появляется сыпь. Обычно такие эпизоды трактуют как проявления холодовой крапивницы, особенно если они сопровождаются зудом и исчезают вскоре после прекращения контакта с триггером.
Поводы задуматься о другом диагнозе:
- Отсутствие типичного зуда
- Рецидивирующий характер высыпаний.
- Длительное течение более 24 часов.
- Системные симптомы — лихорадка, артралгии, головная боль, поражение органов слуха и зрения.
Наследственные криопирин-ассоциированные периодические синдромы (КАПС) — редкое наследственное аутовоспалительное заболевание. Диагноз подтверждают при помощи молекулярно-генетического тестирования, но иногда выявить мутацию в гене NLRP3 не удается. В таких случаях диагноз остается клиническим.2
Сценарий 3
→ Сыпь на фоне антибиотиков: не вся лекарственная реакция — IgE-опосредованная
Лекарственные реакции у детей — одна из наиболее частых причин ложной гипердиагностики аллергии. Особенно часто в анамнезе звучит сочетание: прием амоксициллина и появление сыпи. Родители, а иногда и врачи, предполагают аллергическую реакцию без уточнения диагноза.
Стоит насторожиться, если:
- Сыпь возникает через 7–10 дней после начала приема.
- Появляются отеки и боли в суставах.
- Развивается лихорадка и лимфаденопатия.
При такой картине высока вероятность сывороточноподобного синдрома (СПС). Эта реакция связана с оседанием иммунных комплексов в мелких сосудах кожи и суставов. Кожные элементы при СПС бывают уртикарными, хотя чаще кольцевидные, отечные, иногда геморрагические, с последующей гиперпигментацией.
Сценарий 4
→ Стойкие пятна и пузыри после контакта с травой — не аллергия,
а фотофитодерматит
Летом педиатр часто слышит жалобы на «крапивницу» после прогулки по лесу или отдыха на даче. Родители сообщают, что на коже появились красные пятна и волдыри, а затем — корки.4 «Наверное, присоединилась инфекция» — предполагает мама пациента.
Стоит задуматься, если:4
- Сыпь возникла только на открытых для солнечных лучей участках.
- Очаги по форме напоминают капли, полоски или отпечатки от стеблей и листьев.
- Элементы сыпи выглядят как эритематозные пятна, отечные бляшки или пузыри.
- Пациент жалуется на боль и жжение, не на зуд.
- Высыпания сохраняются более 48 часов.
- После регресса на коже остаются гиперпигментированные участки.
В таких случаях можно подозревать фотофитодерматит — токсико-химическую реакцию на контакт с фотосенсибилизирующим растением и последующим воздействием ультрафиолета.4 Наиболее типичные провокаторы — борщевик, дудник, пастернак, инжир, лайм, сельдерей. Сок этих растений содержит фурокумарины, которые под действием УФ-А лучей вызывают фототоксическую реакцию в коже.4
Симптоматическая
терапия зуда
Кожные проявления аллергических реакций у детей часто сопровождаются выраженным дискомфортом: из-за зуда и жжения ребенок капризничает, отказывается от еды, плохо спит. Чаще всего проявления связаны с обыкновенной аллергической реакцией.
Антигистаминный препарат в форме капель, разрешенный с 1-го месяца жизни, — диметиндена малеат, например в линейке средств Фенистил.5 Он обладает выраженным противозудным и противоаллергическим действием.5

Препараты линейки Фенистил можно использовать как временную меру в период уточнения диагноза и как часть комплексной терапии при подтвержденной крапивнице. Высокий профиль безопасности и изученное клиническое действие позволяют считать его средством рационального выбора на амбулаторном этапе ведения детей с кожными проявлениями аллергических реакций.
Почему развивается фитофотодерматит
Фитофотодерматит возникает, когда кожа контактирует с растением или его соком, а затем подвергается воздействию ультрафиолетовых лучей.
Наиболее опасны растения и фрукты, содержащие фурокумарины:
- борщевик;
- пастернак;
- дудник;
- сельдерей;
- инжир;
- лайм, лимон;
- некоторые луговые травы.
Как выглядит фитофотодерматит
Через 12–48 часов после контакта с растением и солнцем на коже появляются пятна, покраснение, возникают зуд или жжение. Затем могут образоваться волдыри или пузыри, как при ожоге, позже — темные пигментные пятна, которые сохраняются несколько недель и дольше.
Высыпания могут иметь четкую форму: капли, полосы, отпечатки пальцев — в зависимости от характера контакта.
Что делать, если реакция возникла
- Промойте кожу водой с мылом.
- Ограничьте пребывание ребенка на солнце, закройте пораженную область одеждой
- При жжении и отеке можно использовать охлаждающие влажные компрессы, наружные средства с противозудным эффектом — например, Фенистил гель, содержащий диметиндена малеат, разрешенный у детей с 1 месяца.
- Не вскрывайте пузыри, чтобы не занести инфекцию.
- При выраженном отеке, боли, лихорадке — обратитесь к врачу.

Спасибо!
Ваш отзыв помогает нам создавать более полезный медицинский контент.